Docteur en Épidémiologie, il est le responsable de la cellule Mayotte de Santé publique France
Il nous a envoyé cet article que nous publions ici et dans les groupes HaYba.
Né à Nioumamilima ya Mbadjini (Grande-Comore) le 31/12/1979, Mr Youssouf Hassani, est titulaire d’un doctorat en épidémiologie de l’Université Pierre et Marie Curie (Paris 6) depuis décembre 2014. Après 4 années passées dans le secteur privé dans la pharmaco-épidémiologie à Boulogne-Billancourt (France), Dr Youssouf Hassani a rejoint l’Agence régionale de Santé océan indien, délégation ile de Mayotte, en avril 2015, en tant que chargé de mission en épidémiologie. A ce poste, il a été le coordinateur départemental de l’Enquête nationale périnatale 2016 à Mayotte.
Depuis avril 2017, Dr Youssouf Hassani a rejoint l’antenne régionale de Santé publique France Océan Indien en tant qu’épidémiologiste, avant d’être nommé 3 ans plus tard, responsable de la cellule Mayotte de Santé publique France. Il s’intéresse particulièrement à l’épidémiologie, la périnatalité, les maladies infectieuses et la santé environnementale.
« Premier cas confirmé du COVID-19 aux Comores : et si c’était l’arbre qui cache la forêt ?
C’est officiel, l’Union des Comores a déclaré son premier cas confirmé de COVID-19 à l’Organisation Mondiale de la Santé. Ce cas aurait été en contact avec une personne venant d’une zone à risque en l’occurrence la France et qui aurait séjournée au pays à partir du 18 mars. Ce premier cas confirmé de COVID-19 aux Comores a été admis à l’hôpital le 23 avril où un prélèvement a été réalisé puis l’échantillon conservé jusqu’à son analyse le 30 avril. A partir de l’analyse des informations disponibles sur ce premier cas confirmé au pays, et en se basant sur les connaissances actuelles du virus SARS-COV-2, responsable de la maladie, nous pourrons remonter la chaine de transmission jusqu’au premier cas index importé de la France et émettre des hypothèses sur la situation actuelle aux Comores.
D’après les informations disponibles basées sur le recueil des données de plusieurs pays touchés par la crise du COVID-19, dont la Chine, la période d’incubation du virus est de 1 à 14 jours, avec une moyenne de 5 à 6 jours. Cette période correspond au temps qui s’écoule entre l’infection et l’apparition des premiers symptômes de la maladie. Les 14 jours de quarantaine recommandés en cas d’une exposition à risque correspond à la durée maximale d’incubation du virus SARS-COV-2.
En considérant la durée moyenne d’incubation
de 6 jours, et en admettant que ce cas importé de la France, qui était à
l’origine de l’infection du premier cas confirmé aux Comores, s’est
contaminé à l’aéroport le jour de son départ (hypothèse minimaliste),
ses premiers symptômes ont dû débuter le 23 mars 2020. De plus, un cas
nouvellement infecté devient contagieux 1 à 2 jours avant la date de
début des signes. En tenant compte de toutes ces hypothèses, le
compatriote venu de France a pu être contagieux à partir du 21 mars
2020.
En outre, selon les critères du Haut conseil de santé
publique français, la disparition de la fièvre et d’une éventuelle
dyspnée à partir du 8ème jour (J8) après le début des symptômes, est le
signe de la guérison et à partir de ce J8, le patient ne serait pas
contagieux. Toutefois, une étude chinoise portant sur 191 patients
avait montré que le virus était présent chez 1/3 des patients sur une
période allant de 8 à 37 jours, ce qui n’écarte pas l’hypothèse d’une
contagiosité après la guérison. En prenant l’hypothèse favorable
d’absence de contagiosité le 8ème jour après la date de début de signe,
estimée au 23 mars pour le cas importé de la France, la période de
contagiosité de ce cas index pourrait s’étaler entre le 21 et le 31 mars
2020. C’est donc dans cette période que le premier cas officiel des
Comores se serait contaminé, soit presqu’un mois avant son admission à
l’hôpital le 23 avril.
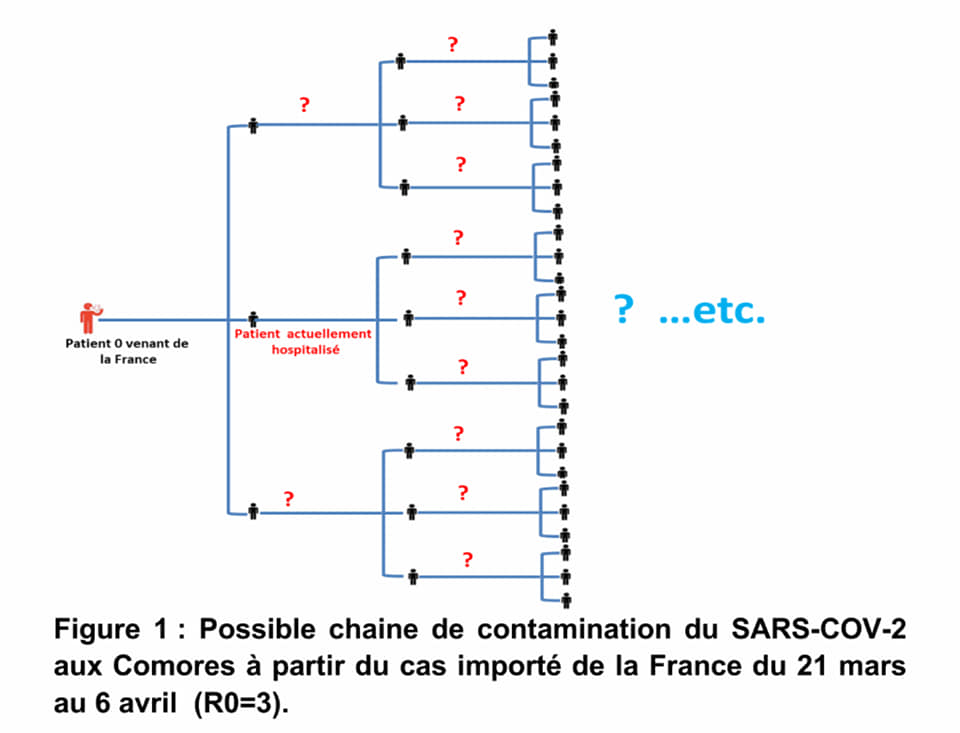
Par ailleurs, il est clairement établit
que le taux de reproduction R zéro (R0) du SARS-COV-2, qui permet de
mesurer combien de personnes en moyenne seront infectées par une
personne contaminée par le SARS-COV-2, varie entre 3 et 4. En prenant sa
valeur minimale, cela veut dire qu’en plus de ce premier cas confirmé
actuellement hospitalisé, il y aurait quelque part au minimum 2 autres
personnes infectées par notre compatriote venu de France entre le 21 et
le 30 mars 2020. En poursuivant cette même logique, nous pourrons dire
qu’entre le 25 mars et le 3 avril, au moins 9 personnes seraient
contaminées par les 3 premiers cas secondaires. Ces 9 personnes auraient
à leur tour contaminé, sur la période entre le 29 mars et le 6 avril,
27 personnes, ainsi de suite (Figure 1). En l’absence de mesures de
protection adéquates, à la fin du mois d’avril, nous serions à plusieurs
centaines de cas contaminés. Je vous laisse imaginer quel serait le
nombre de cas de COVID-19 au pays si au lieu d’un seul cas importé de
l’étranger, nous en avions 2, 3, ou 10 … etc. Ces hypothèses montrent
que la situation aux Comores pourrait être beaucoup plus préoccupante en
ce moment et que ce premier cas confirmé de manière officiel ne serait
en fin de compte que l’arbre qui cache la forêt.
Malgré les mesures
prises par les autorités, peu de gens les suivaient puisqu’aux yeux de
tout le monde, la maladie n’était pas déclarée au pays. Les autorités
comoriennes viennent de nous informer que le virus responsable du
COVID-19 était sur place à partir du 18 mars. Cela veut dire que le
retard pris sur la mise en place des moyens de diagnostic de la maladie
dans notre pays, alors que nous savions qu’aucun pays n’était épargné, a
pu faciliter la diffusion du virus sur notre territoire. La
transmission du virus SARS-COV-2 a été décrite dans la phase
prodromique. Cela veut dire qu’une personne asymptomatique ou avec des
symptômes mineurs pourrait continuer ses activités normales contribuant
ainsi à la diffusion de la maladie sans même se rendre compte.
Figure 1 : Possible chaine de contamination du SARS-COV-2 aux Comores à
partir du cas importé de la France du 21 mars au 6 avril (R0=3).
(Photo)
Pour vaincre cette maladie, il y a besoin de redoubler d’efforts tant au niveau individuel que collectif. La population doit continuer à appliquer les mesures de prévention notamment l’application des gestes barrières (lavage des mains avec du savon ou avec une solution hydroalcoolique, tousser sous le coude, distanciation sociale, éviter les regroupements de la population, port de masques…etc.). Les autorités doivent rapidement mettre en place une stratégie de dépistage des cas suspects et des moyens d’investigation efficaces permettant de tracer les personnes en contact étroit avec un cas possible ou confirmé puisque ce sont des cas potentiels. C’est la meilleure solution pour casser les chaines de transmission de la maladie. Une attention particulière doit être portée aux personnes âgées et aux personnes ayant des comorbidités puisque ce sont elles qui risquent d’avoir des formes sévères du COVID-19. Si vous êtes jeunes et en bonne santé et que vous pensez que votre organisme peut vaincre la maladie, pensez plutôt à vos parents et à vos grands-parents, qui eux peuvent développer des formes sévères. Vous pouvez en effet ramener la maladie à la maison sans vous en rendre compte. La lutte contre cette maladie est l’affaire de tout le monde. Nous devons donc continuer à nous protéger en limitant les déplacements et en appliquant les mesures de prévention afin de se débarrasser de cette maladie dans notre pays.
Hassani YOUSSOUF
Épidémiologiste




